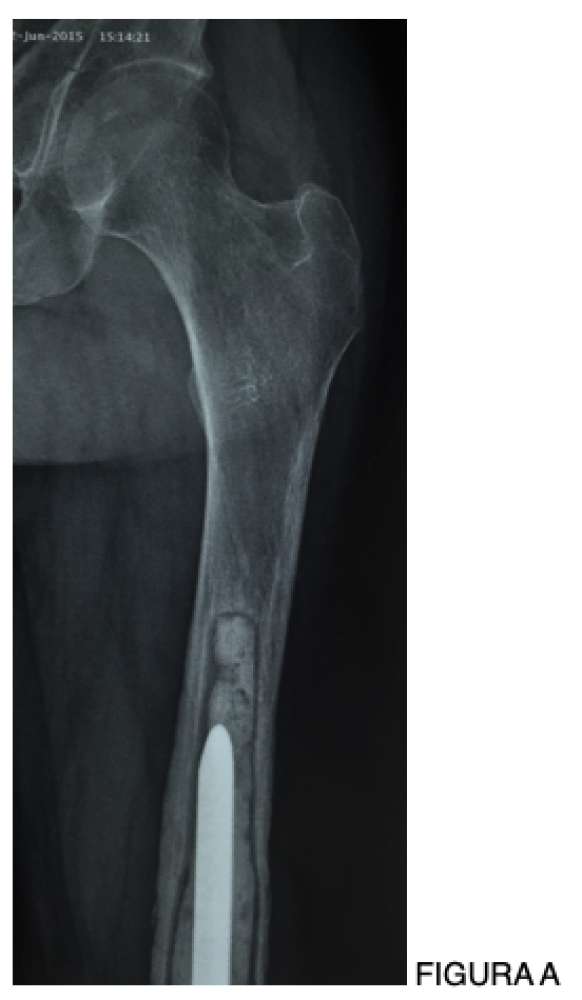
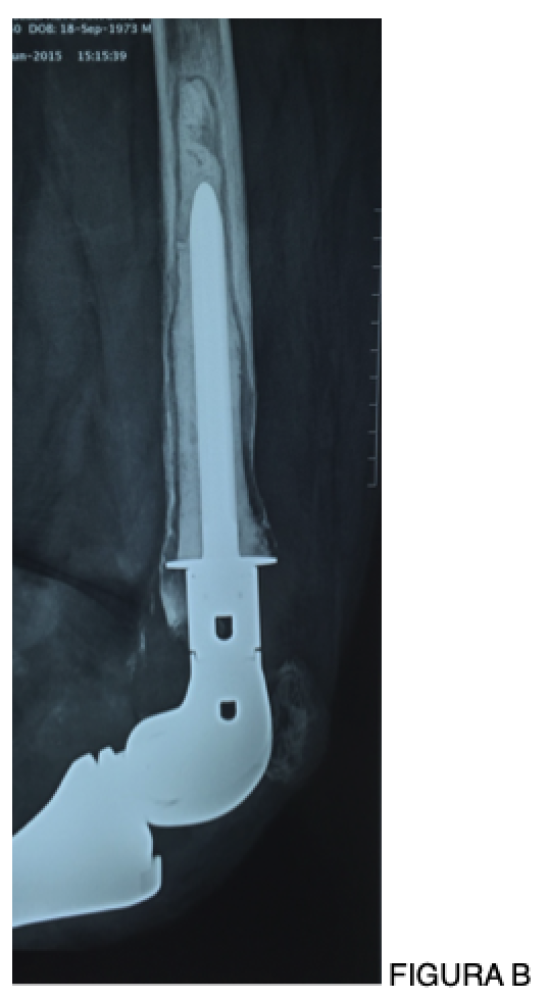
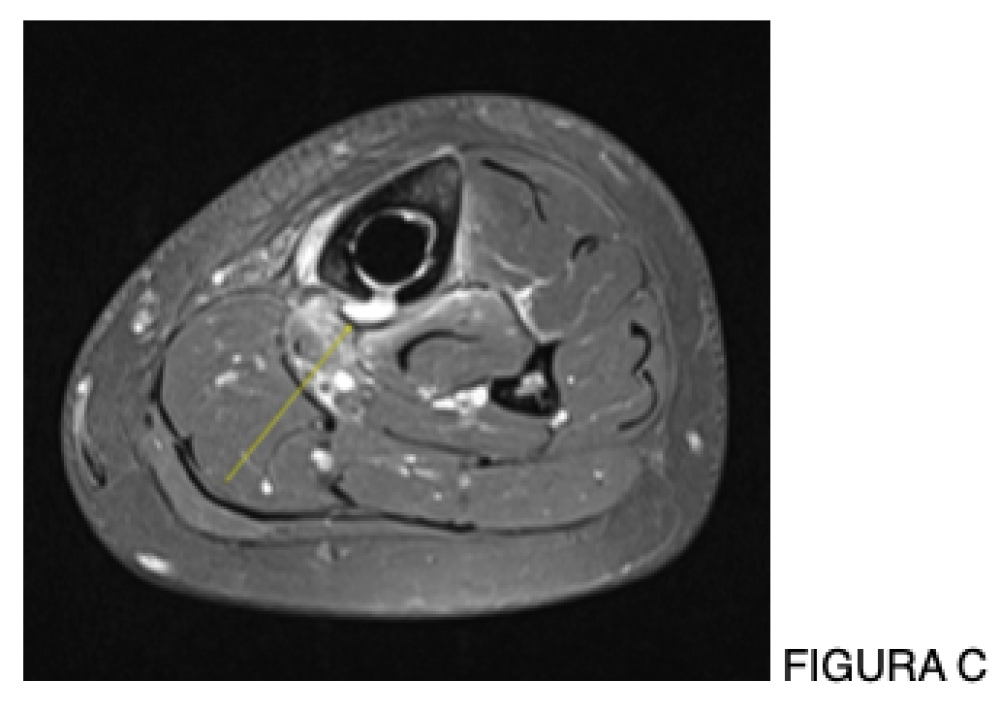
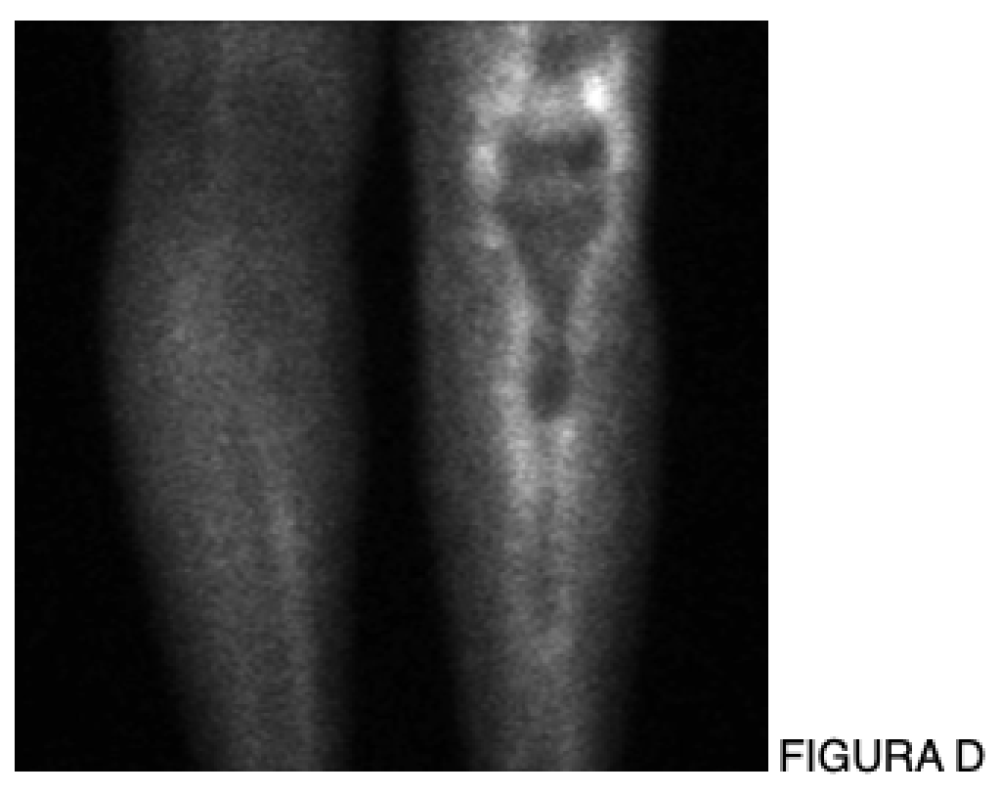
A infecção em artroplastias é uma complicação que faz parte do nosso dia a dia.
Seja nas artroplastias do quadril, joelho, ombro e tornozelo, seja nas endopróteses utilizadas no tratamento dos tumores ósseos, considero a infecção a complicação mais difícil de ser resolvida na Ortopedia.
Na Ortopedia Oncológica, esse cenário torna-se ainda mais dramático. Não raramente, o desfecho final de uma infecção profunda e refratária é a amputação, com impacto devastador para o paciente e para a equipe médica. Apesar disso, os princípios do tratamento da infecção são comuns a todos nós, independentemente da articulação envolvida ou da indicação original da prótese: profilaxia adequada, diagnóstico preciso, decisão cirúrgica correta e manejo criterioso da antibioticoterapia.
Para a elaboração deste texto, realizamos uma revisão dos principais artigos, consensos internacionais, congressos e publicações recentes sobre o tema. O objetivo não é esgotar o assunto, mas organizar conceitos práticos, baseados em evidência, que auxiliem o ortopedista na tomada de decisão diante dessa complicação tão frequente quanto devastadora.
Magnitude do problema
A incidência de infecção peri-protética (PJI) após artroplastias primárias varia entre 0,5% e 2%, podendo ultrapassar 5% nas cirurgias de revisão [1–3]. Em próteses não convencionais e oncológicas, as taxas são substancialmente maiores, variando entre 10% e 20%, em pacientes submetidos a grandes ressecções, radioterapia prévia ou imunossupressão [4,6].
Do ponto de vista prognóstico, a infecção peri-protética apresenta mortalidade cumulativa em 5 anos entre 15% e 25%, valor comparável — e em alguns estudos superior — ao de diversas neoplasias sólidas comuns [5].
Joelho, quadril, ombro, tornozelo e próteses oncológicas: cenários distintos
A infecção não se comporta de forma homogênea entre as articulações:
- Artroplastia Total de Joelho (ATJ – Total Knee Arthroplasty): incidência de 1–2%, principal causa de falha precoce [1,2].
- Artroplastia Total de Quadril (ATQ – Total Hip Arthroplasty): incidência de 0,5–1,5%, frequentemente com diagnóstico mais tardio [1,3].
- Artroplastia do Ombro: menor incidência global, porém com desafios diagnósticos específicos, especialmente relacionados a Cutibacterium acnes.
- Artroplastia do Tornozelo: ainda menos frequente, porém com crescimento progressivo das indicações, tornando a infecção uma complicação cada vez mais relevante.
- Próteses não convencionais e oncológicas: incidência entre 10% e 25%, com maior gravidade clínica e impacto funcional [4,6].
Diagnóstico: o principal gargalo — e onde mais avançamos
Exames séricos como PCR e VHS apresentam sensibilidade limitada. A análise do líquido sinovial continua fundamental, mas culturas apresentam sensibilidade variável (50–70%) [1,7].
Sequenciamento genético de nova geração (NGS – Next-Generation Sequencing) permite a detecção do DNA bacteriano diretamente no líquido aspirado da articulação, com maior sensibilidade, especialmente em infecções cultura-negativas ou parcialmente tratadas [11].
É importante ressaltar que o sequenciamento genético do DNA da bactéria já está disponível em nosso meio, podendo ser solicitado em centros especializados, e representa hoje o método mais sensível para identificação do agente etiológico nos casos complexos.
Biomarcadores moleculares do hospedeiro, como os microRNAs no líquido sinovial, apresentam elevada precisão diagnóstica (0,98–1,00) [12].
Tratamento: antibiótico, DAIR e revisões
Diferentemente da artroplastia primária, a infecção peri-protética exige antibioticoterapia prolongada, frequentemente por meses. Em casos selecionados, indicamos antibioticoterapia supressiva por até 1 ano.
- DAIR (Debridement, Antibiotics and Implant Retention): sucesso entre 60% e 80% [13,14].
- Revisão em um tempo: erradicação entre 80% e 90% [15].
- Revisão em dois tempos: padrão-ouro, com erradicação entre 85% e 95% [1,16]. Esse é nosso método de escolha.
O que precisamos modificar nas nossas condutas
- Não excluir infecção da artroplastia com um único exame normal
- Valorizar métodos diagnósticos mais sensíveis (NGS, biomarcadores)
- Reconhecer que o tratamento não termina no ato cirúrgico
Conclusão
A infecção em artroplastias continua sendo a complicação mais catastrófica da Ortopedia. O crescimento das indicações, incluindo o tornozelo, e a complexidade dos casos oncológicos tornam esse tema cada vez mais relevante. Os avanços diagnósticos, já disponíveis em nosso meio, representam uma oportunidade concreta de melhora dos resultados — desde que incorporados de forma crítica e integrada.
Referências
- Parvizi J, Gehrke T. International Consensus Meeting on Periprosthetic Joint Infection. J Bone Joint Surg Am. 2025;107(22):e24.
- Kurtz SM, et al. Projections of primary and revision hip and knee arthroplasty. J Bone Joint Surg Am. 2021;103(17):e62.
- Springer BD, et al. Infection burden in hip arthroplasty. J Arthroplasty. 2020;35(6):S2–S7.
- Henderson ER, et al. Failure modes of tumor endoprostheses. Clin Orthop Relat Res. 2011;469:591–599.
- Zmistowski B, et al. Mortality after periprosthetic joint infection. J Bone Joint Surg Am. 2013;95:2177–2184.
- Racano A, et al. Infection in limb salvage surgery. Clin Orthop Relat Res. 2013;471:201–207.
- Parvizi J, et al. Definition of periprosthetic joint infection. J Arthroplasty. 2018;33:1309–1314.
- Macy E, et al. Penicillin allergy: optimizing diagnosis. N Engl J Med. 2019;381:2338–2351.
- Cooper HJ, et al. Closed incision negative pressure therapy. J Arthroplasty. 2020;35:1310–1315.
- Parvizi J, et al. Thromboprophylaxis and infection risk. J Arthroplasty. 2019;34:2728–2732.
- Tarabichi M, et al. Next-generation sequencing in periprosthetic joint infection. J Bone Joint Surg Am. 2018;100:147–154.
- Sigmund IK, et al. Synovial fluid microRNA biomarkers. J Bone Joint Surg Am. 2025;107:2029–2038.
- Tsang S-TJ, et al. Outcomes of DAIR. Bone Joint J. 2017;99-B:1458–1466.
- Lora-Tamayo J, et al. Timing of DAIR. Clin Infect Dis. 2017;64:171–180.
- Haddad FS, et al. One-stage revision for PJI. Bone Joint J. 2015;97-B:137–142.
- Garvin KL, Hanssen AD. Two-stage reimplantation for infected hip arthroplasty. J Bone Joint Surg Am. 1995;77:185–197.